1.Rapid Response System(以下RRS)とは
RRSは、院内心停止になる前に早期に患者の急変に気付き、心停止になる前に介入することで、予後を改善するシステムです。入院中に心停止を起こす多くの患者は、8時間までの間に、症状増悪の示す兆候があります。これらの重大なイベントは、多くの場合、突然でもなければ予測不可能というわけでもありません。症状増悪の早期認知と時宜を得た治療介入が、心停止発生や集中治療の必要性を減らすことに役立ちます。
2.当院での院内急変の実際
調査期間:平成25年4月〜平成29年1月までの47ヶ月間
院内急変件数:85件(約1.8件/月)
院内急変要因:心肺停止 68%、その他32%
発生時間帯:8〜16時 45%、16〜8時 55%
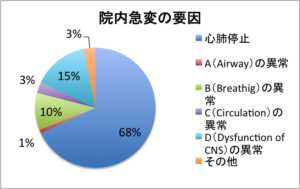
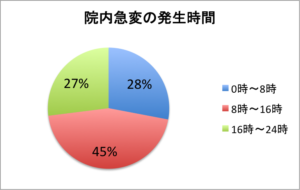
当院での院内急変の半数以上は心肺停止であり、心肺停止になった患者の半数が前兆と思われる変化を認めています。
また、患者の状態の何かしらの異変に気付いていてもすぐに医師や看護師が対応できない現状が当院の病棟の意見としてあることがわかりました。そこで、心肺停止に至る前に患者の状態変化において迅速に対応できるシステムの構築が必要であると考えられ、平成29年度よりRRSプロジェクトチームが発足しました。
3.院内急変対応チーム(Rapid Response Team:RRT)の運用
3-1.目的
患者を急変させない、すなわち院内急変発生率を下げること
3-2.チームの使命
1)要請時に迅速に対応できる。
2)専門的知識・技術を用いて、患者の対応が実践できる。
3)円滑なチーム活動が遂行できる。
4)要請したスタッフと良好なコミュニケーションが図れる。
5)要請したスタッフに批判的な、もしくは懲罰的なフィードバックはしない。
3-3.コール対象者の基準
| 項目 | 内容 | 指標 |
| 全般事項 | 患者に対する臨床上の何らかの懸念 | |
| 呼吸器系 | 自発呼吸回数 | 5分以上にわたる35回/min以上、8回/min以下 |
| 呼吸困難 | 新たな呼吸困難の出現 | |
| SpO2 | O2の投与にもかかわらず、または主治医の指示通りの処置をしても5分以上にわたる新たなSpO2≦90% | |
| その他 | 誤嚥後、適正処置をしても改善がみられない場合 | |
| 循環器系 | 脈拍 | 新たな症状を伴った40bpm以下か130bpm以上
または5分以上にわたる160bpm以上 |
| 収縮期血圧 | 5分以上にわたる90mmHg未満または200mmHg以上 | |
| 胸痛 | 新たな胸痛 | |
| 不整脈 | 症状を伴う新たな異常な脈 | |
| 尿路系 | 尿量 | 新たに発生した50ml/4hr以下 |
| 神経系 | 急激な意識消失 | |
| 新たな意識障害の変化、歩行障害 | ||
| 意識障害に伴う急激な転倒 | ||
| 痙攣 | ||
| 新たな顔面や四肢の麻痺 | ||
| その他 | 緊急に医師の処置が必要であるにもかかわらず迅速に連絡が取れない時 | |
| チアノーゼなど皮膚色の急激な変化 | ||
| 末梢冷感、皮膚湿潤 | ||
| 制御不能な出血 | ||
| 制御不能な異常行動 | ||
| 制御不能な疼痛 | ||
| 制御不能な30分以上にわたる悪心、嘔吐 | ||
3-4.運用する時間帯
平成29年9月1日より運用を開始しました。
平日:8:30〜16:30
平成30年4月からは終日運用の予定です。
3-5.メンバー構成
開始当初は救急科医師、集中治療科医師、救命救急センター看護師、ICU看護師で運用していきます。
今後、希望者にシミュレーションを行っていき、チームメンバーを拡大していく予定です。



